Кохлеарная имплантация. Теоретические аспекты (FAQ)
21 апреля 2017
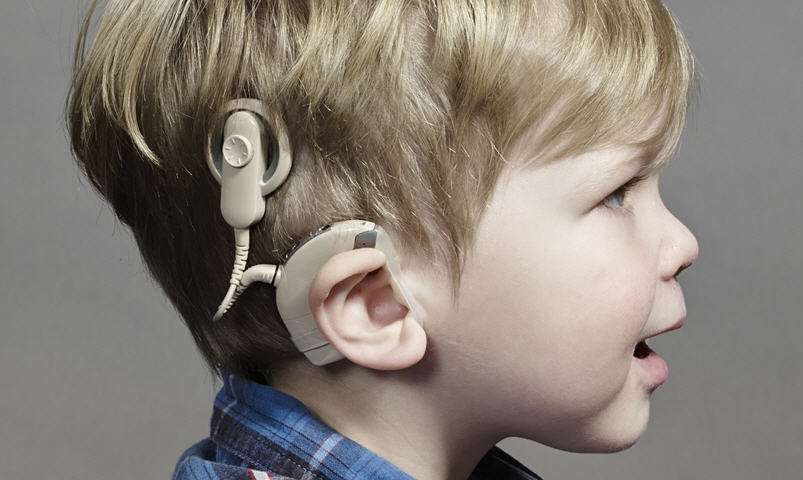
До недавнего времени возможности оказания помощи людям с глубокими
потерями слуха (IV ст.) и абсолютной глухотой были ограничены, поскольку
в подобных случаях слуховые аппараты практически не эффективны.
Активное внедрение кохлеарной имплантации (вживления во внутреннее ухо
пациента уникального устройства - кохлеарного импланта) в последние годы
в Казахстане дало таким пациентам реальный шанс эффективной
реабилитации и возвращения к активному образу жизни. На данный момент
система кохлеарной имплантации — самое совершенное устройство для помощи
людям, которым недостижим мир звуков.
Кохлеарная имплантация успешно проводится во всем мире уже около 30 лет. В Казахстан она пришла в 2008 году. Программа кохлеарной имплантации нашла поддержку в Казахстане на государственном уровне. В настоящее время операции по имплантации выполняются в нескольких ведущих клиниках Казахстана. В год осуществляется около 200 имплантаций неслышащим детям и взрослым.
В состав системы кохлеарной имплантации входят два компонента:
Существует несколько моделей кохлеарных имплантов. Выбор модели кохлеарного импланта осуществляется врачом исходя из данных предварительного обследования.
Кохлеарная имплантация – это не разовая акция, а комплексный, многоэтапный метод реабилитации, который состоит из 3-х основных этапов:
Первая настроечная сессия, как правило, проводится в течение шести дней (по три дня в течение двух недель). Далее сессии проводятся раз в три месяца в течение одной недели в первый год после операции. В последующие годы контроль за картой процессора и реабилитационные сессии проводятся два-три раза в год.
Продолжительность третьего этапа строго индивидуальна, зависит от многих факторов, таких как: состояние речевой функции (пре- или постлингвальная потеря слуха), длительность потери слуха, слуховой потенциал пациента, способность пациента к обучению и пр., и может составлять от нескольких месяцев, у внезапно оглохших взрослых, до нескольких лет у маленьких детей с врожденной глухотой.
Для имплантированных детей особое значение приобретает взаимодействие между аудиологом, сурдопедагогом и родителями, а также эмоциональный контакт каждого из них – с ребенком. Аудиологу для успешной настройки речевого процессора необходимо наличие у пациента некоторых умений (реагировать на присутствие или отсутствие звука, сосчитать количество звучаний, определить субъективно ощущаемую абсолютную или относительную громкость звука и др.). Сурдопедагог может определить и показать, как, какими способами научить ребенка этим умениям. Однако, основной процесс обучения, автоматизации необходимых умений должен обеспечиваться родителями в домашних условиях.
Для детей с врожденной глухотой и потерявших слух в первый год жизни оптимальные результаты могут быть достигнуты в возрасте до 2-х лет.
Для детей старшего возраста и взрослых вопрос о кохлеарной имплантации должен решаться индивидуально с учетом медицинских, психологических и социальных показателей.
У взрослых максимальный возраст ограничен общим состоянием здоровья.
В зависимости от причины потери слуха и сопутствующей патологии в перечень необходимых исследований, по усмотрению врача, могут быть включены другие инструментальные и клинические методы.
По результатам обследования кандидату выдается заключение о наличии у него показаний к кохлеарной имплантации, выбирается ухо для имплантации.
Все необходимые обследования, а также операцию по кохлеарной имплантации и последующую реабилитацию, можно провести в ведущих клиниках республики Казахстан.
Сенсоневральное нарушение слуха может вызываться различными факторами, в том числе травмами, генетическими, инфекционными заболеваниями, возрастными процессами, а также некоторыми лекарственными препаратами (ототоксическими), которые могут применяться в связи с жизненной необходимостью.
В настоящее время существует два ведущих метода коррекции потери слуха при сенсоневральной тугоухости. Первый метод называется электроакустическая коррекция и заключается в использовании слухового аппарата. Слуховой аппарат позволяет достаточно скомпенсировать потерю слуха и, в большинстве случаев, добиться хорошей разборчивости речи. В случае двухсторонней тугоухости IV степени и глухоты сенсоневральной природы даже многократно усиленный звук не создает слуховых ощущений у человека, и, при отсутствии результатов от использования слуховых аппаратов, применяют кохлеарную имплантацию.
Кохлеарная имплантация – клинически проверенный, эффективный и безопасный метод реабилитации людей с тотальной глухотой. Это самая современная технология реабилитации людей, дающая возможность слышать человеку, который родился глухим, или человеку, потерявшему слух.
Для ребенка с тяжелой потерей слуха кохлеарная имплантация открывает широкие возможности для обучения (общеобразовательная школа, университет) и, в будущем, возможность хорошего трудоустройства. Ребенок с кохлеарным имплантом сможет слышать как нормально слышащий человек.
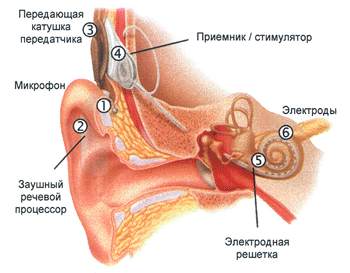
Система кохлеарной имплантации
СИСТЕМА КОХЛЕАРНОЙ ИМПЛАНТАЦИИ – это электронное устройство, выполняющее функции поврежденных или отсутствующих волосковых клеток, обеспечивая электрическую стимуляцию сохранных нервных волокон. Система кохлеарной имплантации – это продукт высоких технологий, устройство, которое дает возможность людям слышать при двусторонней сенсоневральной потере слуха IV ст. и более. А это значит, что человек с кохлеарным имплантом сможет общаться со своей семьей, друзьями, коллегами.
В состав системы кохлеарной имплантации входят два компонента:
Первым компонентом системы кохлеарной имплантации является кохлеарный имплант.
Он доставляет звуковую информацию в виде электрических импульсов непосредственно к волокнам слухового нерва, минуя поврежденный рецепторный аппарат внутреннего уха. Имплант состоит из приемника/стимулятора и электродной решетки. Приемник/стимулятор – маленькая круглая пластина, он располагается под кожей за ухом и принимает сигналы, трансформируя их в электрические импульсы. Электродная решетка – тонкая нить, выходящая из приемника/стимулятора, она располагается во внутреннем ухе в непосредственной близости от волокон слухового нерва. Электродная решетка состоит из платиновых электродов, и по ним электрические импульсы попадают в слуховой нерв.Второй компонент - речевой процессор.
Это маленький компьютер. Речевой процессор бывает карманным (в виде небольшого устройства с ЖК-дисплеем), или заушным – похожим на слуховой аппарат. Речевой процессор получает информацию об окружающих звуках от микрофона, осуществляет ее анализ и кодировку. Затем эта информация передается на второй компонент системы – кохлеарный имплант.Существует несколько моделей кохлеарных имплантов. Выбор модели кохлеарного импланта осуществляется врачом исходя из данных предварительного обследования.
Кохлеарный имплант создан для работы в течение всей жизни, не содержит сменных или изнашивающихся частей и не требует никакого обслуживания.
Как работает кохлеарный имплант

- Звуки окружающего нас мира улавливаются направленным микрофоном, расположенным за ухом. Чувствительность микрофона может быть изменена пациентом самостоятельно в процессе пользования речевым процессором.
- Речевой процессор получает от микрофона информацию о звуках в виде электрических сигналов.
- Речевой процессор осуществляет частотный анализ и селекцию этой информации, и кодирует ее. Кодирование звуковой информации осуществляется согласно стратегии речевого кодирования – она выбирается при индивидуальной для каждого пациента настройке речевого процессора и отражает его индивидуальные потребности.
- Кодированная звуковая информация передается с речевого процессора на передающую катушку.
- С передающей катушки кодированные сигналы в виде радиоволн передаются через кожу на приемник/стимулятор, в котором кодированная информация трансформируется в электрические импульсы.
- Электрические импульсы по электродной решетке поступают во внутреннее ухо, где осуществляется стимуляция волокон слухового нерва.
- По слуховому нерву звуковая информация передается в головной мозг, где воспринимается как звук.
Программа кохлеарной имплантации
Важно понимать, что кохлеарная имплантация – это не только хирургическая операция, а комплексный метод реабилитации детей и взрослых с глухотой и выраженной степенью тугоухости, осуществляемый командой специалистов, включающей аудиологов, отохирургов, сурдопедагогов, психологов, инженеров, физиологов и др.
Кохлеарная имплантация – это не разовая акция, а комплексный, многоэтапный метод реабилитации, который состоит из 3-х основных этапов:
- Первый этап - предварительное обследование пациента, определение возможности проведения кохлеарной имплантации. На этом этапе решаются вопросы об эффективности и необходимости кохлеарной имплантации персонально для каждого пациента.
- Второй этап - хирургическая операция. Во время операции корпус импланта размещается под кожей за ухом человека, а выходящая из корпуса электродная решетка вводится в улитку. Операция кохлеарной имплантации продолжается обычно около двух часов и не является технически сложной. Через месяц после операции остается небольшой шрам за ухом, который скрывают волосы.
- Третий этап кохлеарной имплантации - реабилитация. Через 4-6 недель после операции проводится подключение речевого процессора к кохлеарному импланту и первичная настройка речевого процессора. С этого момента пациент может пользоваться преимуществами кохлеарного импланта и слышать звуки. Речевой процессор на этом этапе настраивается, выбирается стратегия кодирования речи, создаются индивидуальные программы прослушивания для получения максимального эффекта у пользователя кохлеарного импланта. Эта работа направлена на формирование у человека полноценных слуховых ощущений. На третьем этапе начинаются занятия с сурдопедагогом с целью развития речевой функции.
Первая настроечная сессия, как правило, проводится в течение шести дней (по три дня в течение двух недель). Далее сессии проводятся раз в три месяца в течение одной недели в первый год после операции. В последующие годы контроль за картой процессора и реабилитационные сессии проводятся два-три раза в год.
Продолжительность третьего этапа строго индивидуальна, зависит от многих факторов, таких как: состояние речевой функции (пре- или постлингвальная потеря слуха), длительность потери слуха, слуховой потенциал пациента, способность пациента к обучению и пр., и может составлять от нескольких месяцев, у внезапно оглохших взрослых, до нескольких лет у маленьких детей с врожденной глухотой.
Для имплантированных детей особое значение приобретает взаимодействие между аудиологом, сурдопедагогом и родителями, а также эмоциональный контакт каждого из них – с ребенком. Аудиологу для успешной настройки речевого процессора необходимо наличие у пациента некоторых умений (реагировать на присутствие или отсутствие звука, сосчитать количество звучаний, определить субъективно ощущаемую абсолютную или относительную громкость звука и др.). Сурдопедагог может определить и показать, как, какими способами научить ребенка этим умениям. Однако, основной процесс обучения, автоматизации необходимых умений должен обеспечиваться родителями в домашних условиях.
Показания и факторы, определяющие эффективность кохлеарной имплантации
Основными показаниями к кохлеарной имплантации являются:
- Двусторонняя глубокая сенсоневральная глухота (средний порог слухового восприятия на частотах 0,5, 1 и 2 кГц более 95 дБ).
- Пороги слухового восприятия в свободном звуковом поле при использовании оптимально подобранных слуховых аппаратов (бинауральное слухопротезирование), превышающие 55 дБ на частотах 2-4 кГц.
- Отсутствие выраженного улучшения слухового восприятия речи от применения оптимально подобранных слуховых аппаратов при высокой степени двусторонней сенсоневральной тугоухости (средний порог слухового восприятия более 90 дБ) по крайней мере, после пользования аппаратами в течение 3-6 мес. (у детей, перенесших менингит, этот промежуток может быть сокращен).
- Отсутствие когнитивных проблем.
- Отсутствие психологических проблем.
- Отсутствие серьезных сопутствующих соматических заболеваний.
- Наличие серьезной поддержки со стороны родителей и их готовность к длительному послеоперационному реабилитационному периоду занятий имплантированного пациента с аудиологами и сурдопедагогами.
Основными противопоказаниями к кохлеарной имплантации являются:
- Полная или частичная, но значительная, облитерация улитки.
- Ретрокохлеарная патология (поражение слухового нерва, невринома слухового нерва и т.д).
- Отрицательные результаты промонториального теста.
- Сопутствующие тяжелые соматические заболевания (хроническая почечная недостаточность, декомпенсированные пороки сердца и т.д.).
- Интеллектуальная недостаточность.
- Наличие очаговой патологии в корковых или подкорковых структурах головного мозга.
- Отсутствие стремления к многолетней работе с сурдопедагогом после имплантации (у взрослых) или отсутствие поддержки членов семьи и их готовности к длительной реабилитационной работе.
Возрастные критерии
Кохлеарную имплантацию можно проводить в любом возрасте, начиная с 7 месяцев при отсутствии противопоказаний.
Для детей с врожденной глухотой и потерявших слух в первый год жизни оптимальные результаты могут быть достигнуты в возрасте до 2-х лет.
Для детей старшего возраста и взрослых вопрос о кохлеарной имплантации должен решаться индивидуально с учетом медицинских, психологических и социальных показателей.
У взрослых максимальный возраст ограничен общим состоянием здоровья.
Необходимые обследования для определения показаний к кохлеарной имплантации
- Консультация сурдолога и сурдопедагога – определение эффективности слухопротезирования и потребности человека в кохлеарной имплантации.
- Электроэнцефалография с консультацией невропатолога – выявление эпилепсии в анамнезе и других причин препятствующих, кохлеарной имплантации.
- Консультация отоневролога – заключение о показаниях к кохлеарной имплантации.
- Консультация ЛОР врача – заключение о состоянии среднего уха, барабанной перепонки, выявление других причин препятствующих операции.
- Аудиометрия – определение порогов слуха.
- Акустическая импедансометрия – заключение о функции среднего уха.
- Исследование вызванной отоакустической эмиссии – заключение о функции улитки.
- Исследование слуховых вызванных потенциалов – заключение о сохранности функции слухового нерва и центральных отделов слухового анализатора.
- Промонториальное тестирование – заключение о наличии функционально сохранных волокон слухового нерва.
- Магнитно-резонансная томография височных костей, и / или
- Компьютерная томография височных костей – заключение о проходимости барабанной лестницы улитки.
В зависимости от причины потери слуха и сопутствующей патологии в перечень необходимых исследований, по усмотрению врача, могут быть включены другие инструментальные и клинические методы.
По результатам обследования кандидату выдается заключение о наличии у него показаний к кохлеарной имплантации, выбирается ухо для имплантации.
Все необходимые обследования, а также операцию по кохлеарной имплантации и последующую реабилитацию, можно провести в ведущих клиниках республики Казахстан.
Современные методы реабилитации потерь слуха
Сенсоневральное (нейросенсорное) нарушение слуха - это патология, при которой повреждены волосковые клетки, расположенные в улитке внутреннего уха. Поврежденные волосковые клетки утрачивают способность воспринимать акустическую информацию и адекватно ее передавать в виде электрических импульсов к волокнам слухового нерва. В свою очередь, нервные волокна не могут передать информацию к мозгу. Данное состояние часто рассматривается как тугоухость нервной природы, хотя правильным медицинским термином является «сенсоневральная (или, как ее еще называют, нейросенсорная) тугоухость».
Сенсоневральное нарушение слуха может вызываться различными факторами, в том числе травмами, генетическими, инфекционными заболеваниями, возрастными процессами, а также некоторыми лекарственными препаратами (ототоксическими), которые могут применяться в связи с жизненной необходимостью.
В настоящее время существует два ведущих метода коррекции потери слуха при сенсоневральной тугоухости. Первый метод называется электроакустическая коррекция и заключается в использовании слухового аппарата. Слуховой аппарат позволяет достаточно скомпенсировать потерю слуха и, в большинстве случаев, добиться хорошей разборчивости речи. В случае двухсторонней тугоухости IV степени и глухоты сенсоневральной природы даже многократно усиленный звук не создает слуховых ощущений у человека, и, при отсутствии результатов от использования слуховых аппаратов, применяют кохлеарную имплантацию.
Что такое кохлеарная имплантация?
КОХЛЕАРНАЯ ИМПЛАНТАЦИЯ - это программа мероприятий, направленных на полноценную социальную адаптацию ребенка или взрослого с сенсоневральной тугоухостью IV ст. и глухотой.
Кохлеарная имплантация – клинически проверенный, эффективный и безопасный метод реабилитации людей с тотальной глухотой. Это самая современная технология реабилитации людей, дающая возможность слышать человеку, который родился глухим, или человеку, потерявшему слух.
Для ребенка с тяжелой потерей слуха кохлеарная имплантация открывает широкие возможности для обучения (общеобразовательная школа, университет) и, в будущем, возможность хорошего трудоустройства. Ребенок с кохлеарным имплантом сможет слышать как нормально слышащий человек.
Оборудование:
Цена по запросу
Рассказать друзьям:



